Ombudsman des patients 2022-2023
Guider avec détermination
L’équité à chaque étape
Message de l’Ombudsman des patients
L’année d’exploitation 2022-2023 a été une année où les patients, les résidents, les aidants et les fournisseurs de soins de santé ont continué à rencontrer des difficultés.

Message de l’Ombudsman des patients
L’année d’exploitation 2022-2023 a été une année où les patients, les résidents, les aidants et les fournisseurs de soins de santé ont continué à rencontrer des difficultés; certaines dues aux effets persistants de la pandémie et d’autres plus systémiques datant d’avant la pandémie. Le bureau, pour sa part, a dû faire face à la hausse du nombre de plaintes déposées, aux modifications législatives et à la nécessité croissante de soutenir les patients, les résidents et les aidants qui n’ont aucun autre recours.
Depuis l’ouverture en 2016, nous avons écouté et pris en compte les plaintes qui nous ont été présentées. Ces plaintes apportent à notre système de santé de nombreuses connaissances sur ce qui fonctionne, et plus important encore, ce qui ne fonctionne pas. En répondant à ces milliers de plaintes, ce bureau a rassemblé de plus en plus de connaissances, de ressources, de témoignages de patients/résidents et de données à transmettre au secteur de la santé pour appuyer une approche plus proactive dans le traitement des préoccupations avant qu’elles ne deviennent des plaintes.
Absence d’interlocuteur
En 2022-2023, nous avons reçu plus de 4 300 plaintes. Il s’agit du plus grand nombre de plaintes reçues à ce jour et cela représente une hausse de 33 % par rapport à l’année précédente.
Fait notable, et inquiétant : la hausse importante du nombre de plaintes hors compétence principalement liées aux soins primaires et faisant écho à des thèmes trop familiers comme la difficulté d’accès aux soins primaires, les options de soins limitées et l’absence d’interlocuteur dans bien des cas.
Ces plaintes hors compétence soulignent un besoin important et croissant auquel nous répondons dans ce bureau : s’y retrouver au sein du système. En plus d’avoir traité un nombre record de plaintes l’an dernier, nos spécialistes en règlement rapide ont mis en relation des milliers de plaignants avec le personnel hospitalier chargé des relations avec les patients, ou avec d’autres organismes et services qui pouvaient répondre à leurs préoccupations, et en ont orienté des centaines vers des ordres de réglementation, pour s’assurer que les patients, les résidents et les aidants recevaient les renseignements et le soutien dont ils avaient besoin.
Anticiper les difficultés
L’année dernière, la Loi de 2022 pour plus de lits et de meilleurs soins est entrée en vigueur, entraînant des changements considérables dans les processus de placement en foyers de soins de longue durée pour les patients hospitalisés jugés comme nécessitant un autre niveau de soins. Pour anticiper ces changements, nous avons publié notre première ressource «L’équité en tête», qui vise à aider les hôpitaux et les organismes de Services de soutien à domicile et en milieu communautaire à examiner de façon proactive l’équité de leurs processus et de leurs décisions. Cette ressource représente un des principes sur lesquels repose le travail des ombudsmans : intégrer l’équité dès le début de l’élaboration des politiques et procédures pour répondre de façon proactive aux préoccupations.
Transmettre les connaissances
Notre travail d’enquête permet également d’adopter une approche plus proactive dans la gestion des difficultés du système de santé. L’an dernier, nous avons entrepris trois enquêtes et rendu publics les résumés des enquêtes liées à la facturation des services non assurés, à la quote-part pour les soins aux malades chroniques et aux représailles et à l’accès aux soins. Ces résumés comportent des recommandations que nous avons formulées et sont d’importantes ressources pour les organismes de santé qui souhaitent réviser leurs propres processus.
Renforcer les processus de plaintes
Vers la fin de l’année d’exploitation 2022-2023, nous avons appris que notre champ de compétences serait élargi pour inclure les centres communautaires de chirurgie et de diagnostic (alors appelés établissements de santé autonomes). En février 2023, le gouvernement provincial a adopté la Loi de 2023 concernant votre santé, qui devait réglementer les centres communautaires de chirurgie et de diagnostic) qui assurent des services de diagnostic et d’imagerie financés par l’État, ainsi que des procédures chirurgicales à faible risque. La Loi étant entrée en vigueur en septembre 2023, le champ de compétences de l’Ombudsman des patients s'étend désormais aux centres communautaires de chirurgie et de diagnostic. Pour l’année à venir, nous échangerons avec ce secteur afin de nous assurer que les fournisseurs de soins connaissent les processus de l’Ombudsman des patients et nous aideront les patients à régler leurs préoccupations.
Évoluer pour répondre aux besoins
Compte tenu de la vitesse d’évolution du secteur de la santé, il est important que ce bureau continue de s’adapter et d’ajuster ses méthodes de travail pour s’assurer qu’il répond aux besoins des patients, des résidents, des aidants ainsi que des organismes de santé et des fournisseurs à leur service.
Rien de cela ne serait possible sans le travail acharné d’une équipe de personnes compétentes qui consacrent toute leur énergie à s’assurer que les patients et les résidents vivent des expériences de soins justes et équitables. Le nombre croissant de plaintes déposées ne pose pas de problème. En réalité, il s’agit là d’un signe de système sain. Lorsque les personnes déposent des plaintes, elles montrent qu’elles sont disposées à parler de ce qui ne fonctionne pas, et cela nous donne une nouvelle occasion d’arranger les choses pour le plaignant et de nous assurer que cela n’arrivera à personne d’autre.
J’encourage les patients, les résidents et les aidants, et même les fournisseurs de soins de santé et les organismes de santé à continuer de s’adresser à notre bureau pour faire part de leurs préoccupations. Nous savons qu’il peut être difficile de s’exprimer lorsqu’on a vécu une expérience négative directement ou indirectement, mais c’est la meilleure façon d’assurer de meilleures expériences pour tous.
Cordialement,
Craig Thompson,
Ombudsman des patients
Rôle de l’Ombudsman des patients
Nous défendons le principe d’équité pour tous et nous œuvrons à améliorer les expériences de soins de santé de tous les Ontariens.
À propos de notre bureau
Qu’est-ce qu’un ombudsman?
Un ombudsman facilite le règlement des plaintes et repère les problèmes de façon indépendante, impartiale et confidentielle. Les bureaux des ombudsmans ont pour mandat de s’assurer que les personnes sont traitées de façon équitable par les organes publics, de promouvoir l’équité et la responsabilisation dans l’administration publique et d’assurer une supervision indépendante et impartiale des services publics.
Pour remplir son mandat, l’Ombudsman des patients respecte les principes d’un bureau de l’ombudsman figurant dans l’Énoncé des principes éthiques du Forum canadien des ombudsmans et les principes de Venise, un ensemble de normes reconnues à l’international qui dictent les principes fondamentaux essentiels à l’établissement d’un service d’ombudsman indépendant et impartial.
Ombudsman des patients
Comme l’établit la Loi de 2010 sur l’excellence des soins pour tous, le rôle de l’Ombudsman des patients est de faciliter le règlement des plaintes de patients, de résidents et d’aidants sur leurs expériences dans les hôpitaux publics, les foyers de soins de longue durée et les services de soins à domicile et en milieu communautaire de l’Ontario.
L’Ombudsman des patients peut également mener des enquêtes à partir d’une plainte ou de son propre chef en cas de problèmes systémiques portés à son attention par les tendances dégagées des plaintes ou dans les cas suscitant un grand intérêt du public.
En tant que bureau de dernier recours, l’Ombudsman des patients peut aider les patients, les résidents et les aidants lorsqu’ils ne parviennent pas à obtenir le règlement de leur plainte directement par l’entremise du processus interne de plainte de l’organisme de santé concerné. L’Ombudsman des patients estime qu’il est plus facile de parvenir à un règlement en impliquant autant que possible le centre de soins et va souvent rétablir le lien entre les plaignants et la personne compétente de l’organisme si la plainte est prématurée.
Certaines questions ne relèvent pas de la compétence de l’Ombudsman des patients. Nous ne pouvons pas répondre aux plaintes sur le respect des normes professionnelles par les professionnels de la santé réglementés (médecins ou infirmiers), sur les organismes qui ne sont pas sous notre supervision (comme les cliniques sans rendez-vous ou les résidences pour personnes âgées); ou si la plainte s’inscrit dans une autre procédure (comme un procès ou une enquête de coroner). Lorsque nous ne pouvons pas tenter de régler une plainte, nous pouvons souvent orienter les patients, les résidents et les aidants vers une personne qui pourra les aider.
Lorsqu’il œuvre pour répondre à une plainte, l’Ombudsman des patients utilise le triangle de l’équité comme cadre d’examen. Le triangle de l’équité énonce un ensemble de principes qui peuvent être appliqués lors de l’analyse d’une plainte et pour vérifier si un règlement est équitable. Il permet d’évaluer la décision de l’organisme de santé, la façon dont la décision a été prise et la façon dont les personnes ont été traitées et nous aide à envisager le problème sous tous les angles.
Aperçu de l’année 2022-2023
Aider un plus grand nombre de personnes
L’Ombudsman des patients a reçu 4 388 plaintes entre avril 2022 et mars 2023, soit une hausse de 33 % par rapport à 2021-2022.
Les nouvelles plaintes présentées en 2022-2023 ont dépassé le record annuel précédent (qui a été enregistré la première année de la pandémie de COVID-19) de près de 800 plaintes.
Hausse du nombre de plaintes d’année en année
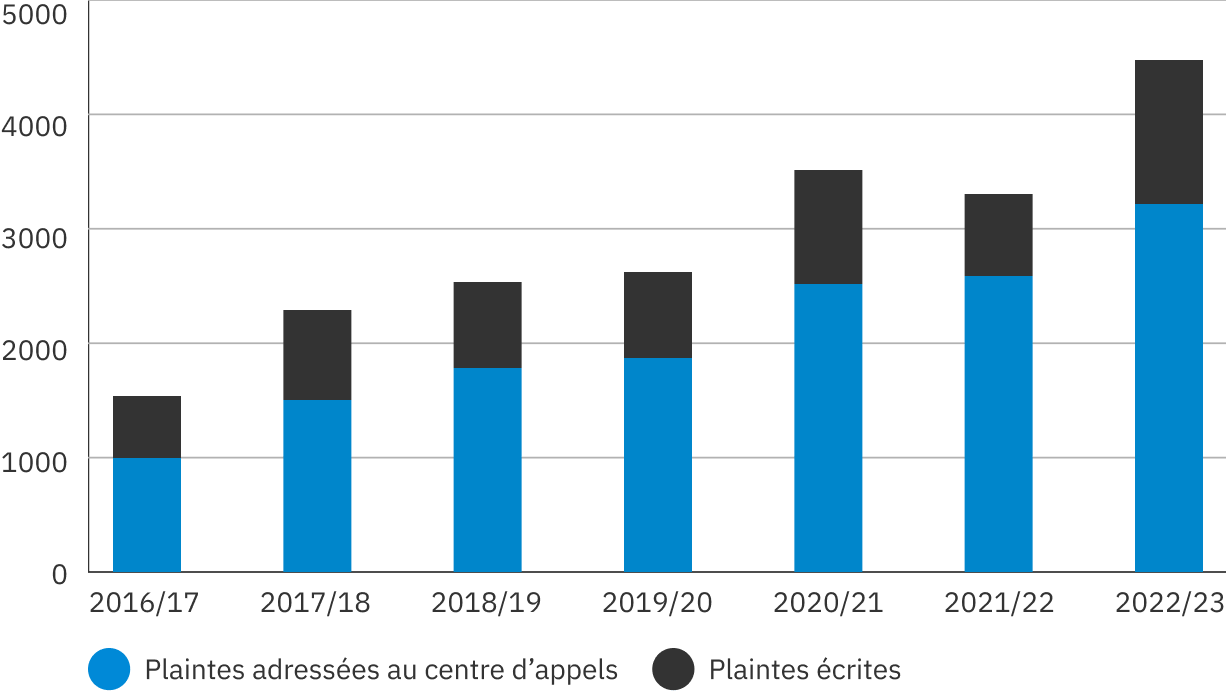
L’Ombudsman des patients a reçu 3 235 plaintes par l’intermédiaire du centre d’appels et 1 153 plaintes par écrit. Certaines personnes ont présenté plusieurs plaintes au cours de l’année, notamment 180 personnes qui ont d’abord téléphoné au centre d’appels avant de présenter une plainte par écrit. Cinq pour cent des plaintes portaient sur des problèmes concernant plusieurs organismes ou fournisseurs de soins de santé, et comprenaient généralement plusieurs problèmes. Il n’est pas inhabituel que les plaintes individuelles comprennent des problèmes relevant de l’Ombudsman des patients et d’autres prématurés ou soumis à la supervision d’autres organismes.
Sur les 2 867 plaintes concernant des organismes de santé relevant de l’Ombudsman des patients, 652 portaient sur des questions relevant de la supervision d’ordres de réglementation de professions de la santé ou d’autres organismes ou processus de traitement des plaintes.
Au total, 4 388 plaintes présentées à l’Ombudsman des patients en 2022-2023
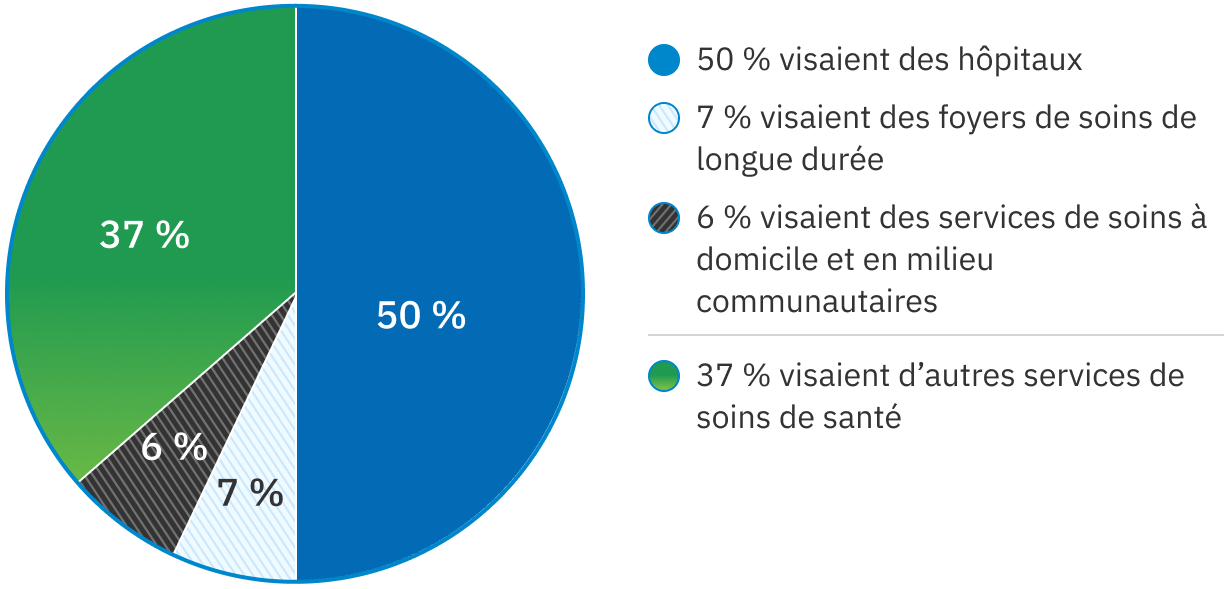
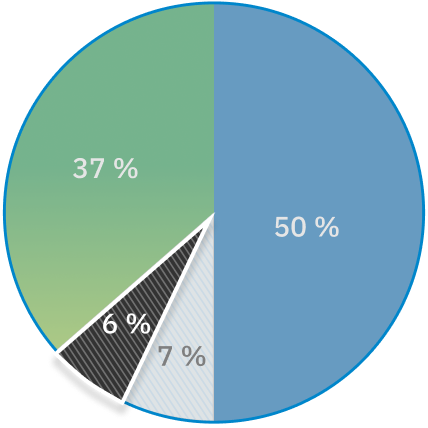
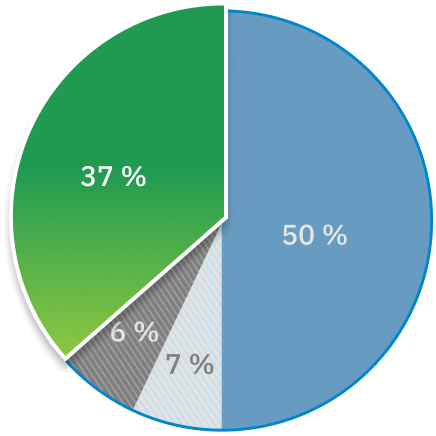
Plaintes par secteur
Hôpitaux publics : 50 % des plaintes
Le nombre global de plaintes au sujet des hôpitaux a augmenté de 13 %, mais ces plaintes représentaient un plus petit pourcentage du nombre total de plaintes présentées en 2022-2023.
Principales plaintes
- # 1 Qualité des soins : 17 %
- # 2 Diagnostic/traitement : 16 %
- # 3 Congés/transferts/transitions : 12 %
- # 4 Communication : 9 %
-
#
5
Sensibilité/bienveillance/courtoisie/
respect : 8 %
Les plaintes concernaient souvent plusieurs sujets
Cinquante pour cent des plaintes relevant de l’Ombudsman des patients concernaient des hôpitaux publics (2 264). Cela n’est pas surprenant étant donné qu’il y a beaucoup plus de gens qui reçoivent des soins à l’hôpital que dans d’autres organismes de santé.
Comme lors des années précédentes, les préoccupations sur la qualité des soins, le diagnostic/traitement et les congés ou transferts étaient les trois principaux sujets des plaintes déposées au sujet des hôpitaux. En 2022-2023, les plaintes concernant la communication et le manque de sensibilité et de respect lors des soins se classaient parmi les cinq premières préoccupations. Ces problèmes sont étudiés plus en détail dans une discussion de suivi plus loin dans le rapport qui examine les préoccupations sur les soins dans les services d’urgence des hôpitaux.
Foyers de soins de longue durée : 7 % des plaintes
Le nombre global de plaintes au sujet des foyers de soins de longue durée a augmenté de 2 %, mais ces plaintes représentaient un plus petit pourcentage du nombre total de plaintes présentées en 2022-2023.
Principales plaintes
- # 1 Qualité des soins : 23 %
- # 2 Visites/préposés aux services de soutien : 12 %
- # 3 Sécurité personnelle/sécurité : 10 %
- # 4 Communication : 7 %
- # 5 Abus/agression présumés : 6 %
Les plaintes concernaient souvent plusieurs sujets
Sept pour cent (334) des plaintes portaient sur des foyers de soins de longue durée en 2022-2023, un chiffre considérablement moins élevé que les 858 plaintes reçues sur les foyers de soins de longue durée en 2020-2021, la première année de la pandémie de COVID-19. L’assouplissement des restrictions sur les visites, la généralisation des vaccins contre la COVID-19 et les investissements du gouvernement dans la dotation en personnel et la prévention et le contrôle des infections ont probablement contribué au retour des niveaux d’avant la pandémie.
Les plaintes concernant les droits de visite ont encore fait partie des cinq premières préoccupations en 2022-2023 ; toutefois, il y a eu moins de plaintes en 2022-2023 et les plaintes étaient plus spécifiquement axées sur les politiques liées à la vaccination et aux obligations de port du masque.
Soins à domicile et en milieu communautaire : 6 % des plaintes
Le nombre global de plaintes au sujet des services de soins à domicile et en milieu communautaire a augmenté de 17 %, mais ces plaintes représentaient un plus petit pourcentage du nombre total de plaintes présentées en 2022-2023.
Principales plaintes
- # 1 Dotation en personnel/ressources/services : 18 %
- # 2 Accès ou admission : 18 %
- # 3 Coordination/continuité : 18 %
- # 4 Qualité des soins : 14 %
- # 5 Communication : 9 %
Les plaintes concernaient souvent plusieurs sujets
Les plaintes concernant les soins à domicile et en milieu communautaire étaient les moins nombreuses, représentant 6 % (272) des plaintes totales. Cela comprend 167 plaintes sur les organismes de Services de soutien à domicile et en milieu communautaire et 12 plaintes concernant d’autres organismes de soins à domicile et en milieu communautaire qui relèvent de l’Ombudsman des patients depuis septembre 2022.
Malgré les efforts du secteur de la santé et du gouvernement pour améliorer les possibilités de formation, le recrutement et le maintien en poste des préposés aux services de soutien à la personne, les plaintes reflétaient des difficultés continues en matière de dotation et de stabilité des services pour les patients recevant des soins à domicile. Alors que la plupart des préoccupations concernaient des difficultés liées aux soins à domicile, 38 plaintes portaient sur la responsabilité des organismes de Services de soutien à domicile et en milieu communautaire en matière de coordination des placements dans les foyers de soins de longue durée. D’autres plaintes (77) portant sur les hôpitaux reflétaient des préoccupations quant au placement en foyers de soins de longue durée, mais ne concernaient pas les Services de soutien à domicile et en milieu communautaire.
Autre : 37 % des plaintes
Le nombre de plaintes appartenant à la catégorie « Autre » a presque doublé en 2022-2023 et représente une bien plus grande part du nombre total de plaintes par rapport à 2021-2022.
Programmes et services hors du champ de compétence les plus fréquemment cités dans les plaintes en 2022-2023
- # 1 Soins médicaux/cabinets médicaux : 1 081
- Fournisseurs de soins primaires : 785
- Soins spécialisés : 243
- Non précisé : 53
-
#
2
Ministère de la Santé
(Régime d’assurance-maladie de
l’Ontario (RASO), médicaments, appareils fonctionnels) : 76 -
Ministère des Soins de longue durée
(Ligne Action et programme d’inspections) : 24 - # 3 Programmes/services financés par d’autres ministères : 69
- # 4 Services communautaires financés par Santé Ontario : 42
- # 5 Hôpitaux privés/établissements de santé autonomes : 39
Trente-sept pour cent (1 648) des plaintes concernaient des services et organismes hors du champ de compétences de l’Ombudsman des patients, soit plus que le nombre de plaintes sur les soins à domicile et en milieu communautaire et les soins de longue durée combinées.
Le nombre de programmes et services hors compétence compris dans les plaintes présentées en 2022-2023 était presque le double du nombre reçu en 2021-2022. Certaines plaintes portaient sur plusieurs organismes, services ou programmes hors compétence.
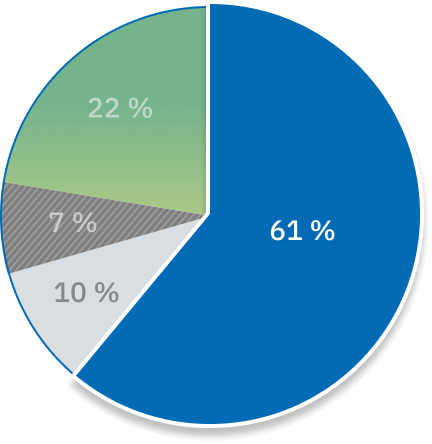
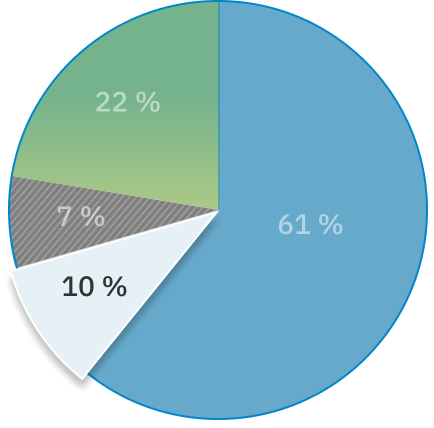
Hôpitaux : 61 % des plaintes
Principaux motifs de plainte
- # 1 Qualité des soins : 17 %
- # 2 Diagnostic/traitement : 13 %
- # 3 Congé, transfert ou transition : 11 %
- # 4 Visites : 10 %
- # 5 Accès ou retard : 8 %
Foyers de soins de longue durée : 10 % des plaintes
Principaux motifs de plainte
- # 1 Qualité des soins : 24 %
- # 2 Visites : 19 %
- # 3 Communication : 12 %
- # 4 Sécurité personnelle : 6 %
- # 5 Coûts/financement : 6 %
Services de soins à domicile et en milieu communautaire : 7 % des plaintes
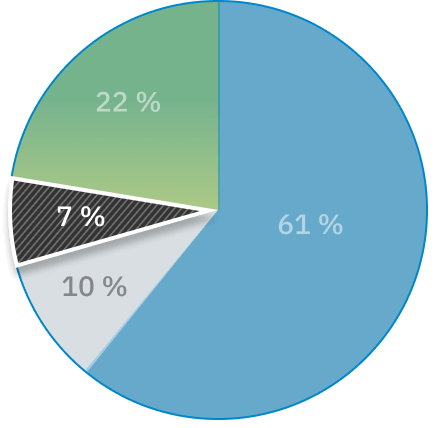
Principaux motifs de plainte
- # 1 Accès ou retard : 25 %
- # 2 Dotation en personnel/ressource : 20 %
- # 3 Coordination/continuité des soins : 16 %
- # 4 Qualité des soins : 12 %
- # 5 Communication : 10 %
Autres: 22 % des plaintes
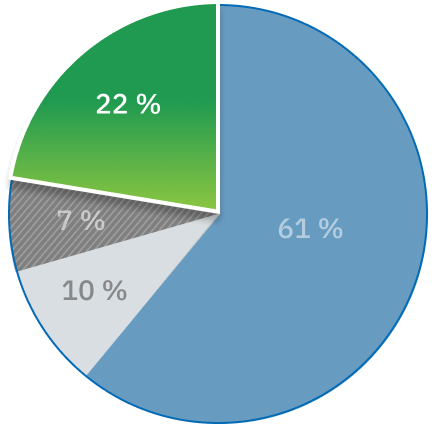
Plus de 20 % des plaintes concernaient des services de santé qui ne relèvent pas de la compétence de l’Ombudsman des patients. Il est possible de rediriger certaines de ces plaintes vers un ordre de réglementation professionnelle ou un autre organisme de traitement des plaintes ayant compétence sur les questions décrites.
Plaintes ne relevant pas de la compétence de l’Ombudsman des patients
Aider les personnes à s’y retrouver
Lorsque les plaintes ou une partie des plaintes ne relèvent pas de l’Ombudsman des patients, l’équipe de règlement rapide aide les personnes à se mettre en relation avec l’organisme de supervision compétent ou le service de soutien approprié.
Nous avons organisé plus de 2 600 orientations de patients, de résidents et d’aidants en 2022-2023 pour faciliter la prise en compte de leurs préoccupations. De plus, 1 584 personnes ont été orientées vers des représentants de services des relations avec les patients dans les organismes de santé concernés pour s’assurer que leur organisme de santé avait eu l’occasion de répondre aux préoccupations des patients avant la participation de l’Ombudsman des patients. Nous avons préparé 21 rapports obligatoires pour la Direction des inspections du ministère des Soins de longue durée concernant des plaintes graves sur des foyers de soins de longue durée au sujet de préjudices ou risques de préjudices aux résidents, comme exigé en vertu des dispositions de la Loi de 2021 sur le redressement des soins de longue durée.
Il y a un nombre croissant de plaintes qui concernent des situations en dehors du champ de compétences de l’Ombudsman des patients, mais pour lesquelles il n’existe aucun mécanisme approprié de supervision ou d’orientation. Notre bureau va commencer à analyser les données collectées pour mieux comprendre ce besoin non satisfait.
Lorsque les patients, les résidents et les aidants ont besoin d’aide pour faire face à des difficultés, des problèmes de santé ou d’autres préoccupations, l’Ombudsman des patients tente d’être là pour eux. Plus de 300 orientations ont été faites vers des centres d’aide et d’écoute ou des services d’urgence pour aider les personnes en crise, ainsi que vers des services de soins, juridiques ou autres.
Décisions relatives aux plaintes traitées en 2022-2023
La voie vers le règlement
L’Ombudsman des patients a clos 4 528 dossiers de plainte en 2022-2023, y compris 440 plaintes datant de 2021-2022.
Cela représente une hausse de 38 % du nombre de dossiers clos en 2022-2023 par rapport à l’année précédente. Cette hausse est due à une augmentation de la dotation et aux efforts ciblés pour éliminer l’arriéré créé par la hausse subite des plaintes déposées pendant la pandémie de COVID-19. Pour assurer une gestion rapide des plaintes à l’avenir, le bureau a amélioré ses processus, y compris un processus de triage rigoureux qui accorde la priorité aux personnes recevant actuellement des soins et aux problèmes de sécurité, et une meilleure communication tout au long du processus de règlement.
Les résultats obtenus grâce au processus de règlement
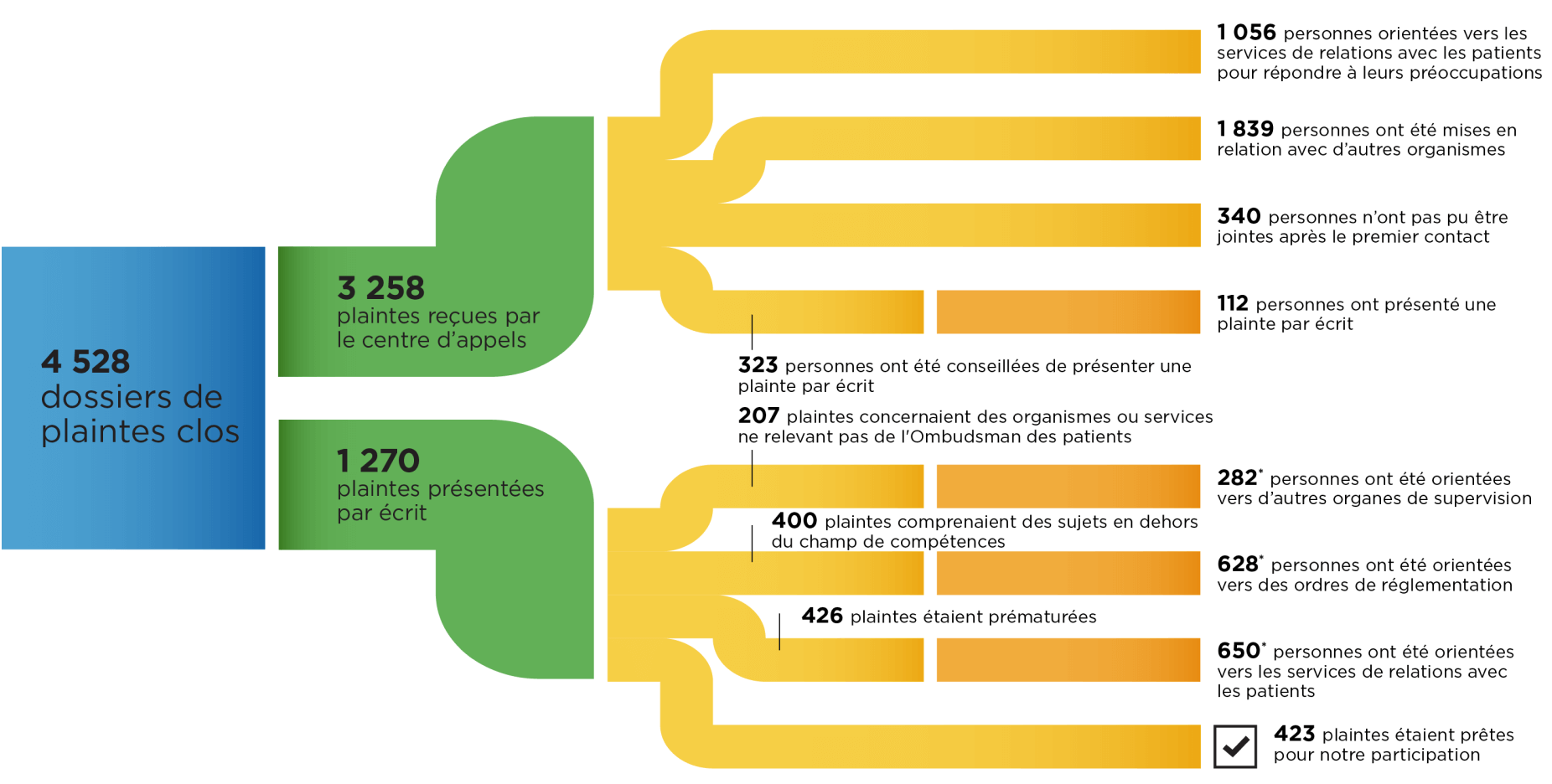

*Les plaintes concernaient souvent plusieurs sujets.
Mesures prises et résultats obtenus par l’Ombudsman des patients
Mesures prises pour comprendre les circonstances
Selon la nature de la plainte, l’équipe de l’Ombudsman des patients peut prendre différentes mesures afin de pleinement comprendre la situation et les solutions pour répondre aux préoccupations de la personne.
- demander et examiner les dossiers, y compris les politiques et procédures ou les dossiers médicaux;
- animer des rencontres ou des conférences de cas ou y participer;
- rechercher des options et des solutions potentielles;
- faire des suggestions aux organismes de santé;
- fournir des renseignements et des explications.
Résultats
L’équipe de l’Ombudsman des patients travaille avec les plaignants pour comprendre le résultat qu’ils souhaitent obtenir et déterminer si cela est réalisable. Il n’est pas inhabituel que les plaignants souhaitent seulement que leur expérience négative soit comprise et reconnue par l’organisme de santé pour s’assurer que d’autres personnes ne vivront pas la même chose. Parfois, les plaignants veulent que l’Ombudsman des patients soit informé d’un problème systémique qu’un organisme de santé ne peut pas régler seul.
- excuses officielles;
- services fournis;
- révisions de politiques, procédures et formulaires;
- éducation et formation du personnel;
- ajustement ou annulation des frais.
L’Ombudsman des patients se concentre sur l’équité et parfois, après avoir étudié une plainte, il peut juger qu’un organisme de santé a déjà répondu au problème de façon équitable. Dans ces cas, l’Ombudsman des patients fournit une explication ou des renseignements sur la réponse de l’organisme de santé et la raison pour laquelle il a considéré que cette réponse était juste.
Enquêtes
Une meilleure compréhension pour un changement systémique
Nos résumés d’enquêtes permettent de sensibiliser à des sujets importants et des circonstances précises qui rendent les expériences des soins de santé en Ontario négatives. Ils servent également de catalyseurs pour un changement systémique et aident d’autres organismes à gérer des difficultés similaires.
Les organismes du secteur de la santé concernés par la plainte ont reçu un rapport d’enquête complet et des recommandations; les résumés des enquêtes ont été publiés sur notre site Web.
L’équipe chargée des enquêtes a mené trois enquêtes fondées sur des plaintes en 2022-2023, qui portaient sur :
Facturation de services non assures
L’Ombudsman des patients a enquêté sur un ensemble de plaintes concernant les processus de facturation d’un hôpital pour les services et patients non assurés.
Enquête
Facturation de services non assures
Pourquoi c’est important?
Le choix éclairé est l’une des pierres angulaires d’un processus équitable. Lorsque les hôpitaux facturent aux patients des services qu’ils n’ont pas eu le choix d’accepter, facturent des services aux patients admis sans qu’ils l’aient décidé, ou n’expliquent pas leurs formulaires ou politiques clairement, les patients sont nettement désavantagés. Assurer la clarté des politiques et procédures permet de protéger les patients contre des frais inutiles et de s’assurer qu’ils comprennent leurs obligations financières.
Ressources à ce sujet
L’Ombudsman des patients a formulé huit recommandations fondées sur les conclusions de l’enquête visant à s’assurer que les processus administratifs liés à la facturation sont justes, transparents et conformes aux politiques et lois gouvernementales. Les recommandations portaient également sur la réponse de l’hôpital aux préoccupations soulevées par les patients ou aidants au sujet des frais, y compris le processus de transmission des factures non réglées aux agences de recouvrement et l’amélioration de la collaboration entre le service de relations avec les patients et le service financier de l’hôpital.
Consulter le document comportant les recommandationsL’Ombudsman des patients a enquêté sur un ensemble de plaintes concernant les processus de facturation d’un hôpital pour les services et patients non assurés. Les préoccupations décrites dans les plaintes comprenaient ce qui suit :
- facturation d’un patient non assuré admis sans qu’il l’ait décidé pour des soins hospitaliers en vertu de la Loi sur la santé mentale;
- facturation de patients pour des services non assurés malgré que les patients aient indiqué ne pas avoir compris les formulaires qu’on leur demandait de signer ou ne pas être capables de les lire;
- facturation de chambre à supplément lorsque seules des chambres privées et à deux lits étaient disponibles;
- facturation de chambre à supplément après qu’un patient ait fait la demande d’annuler son choix;
- factures ne décrivant pas le motif des frais ou contenant des renseignements erronés.
Une liste complète des recommandations formulées est disponible sur le site Web de l’Ombudsman des patients à : Résumé de l’enquête : Facturation de services non assurés.
Quote-part pour les soins aux malades chroniques
L’Ombudsman des patients a enquêté sur une plainte selon laquelle on avait injustement imputé au patient la quote-part pour les soins aux malades chroniques.
Enquêtes
Quote-part pour les soins aux malades chroniques
Pourquoi c’est important?
Lorsqu’il cherche à résoudre des plaintes, l’Ombudsman des patients examine ce qui a été décidé, comment cela a été décidé et comment les personnes ont été traitées. Lorsque des décisions sont prises de façon arbitraire ou ne sont pas uniformes au sein du système de santé ou d’un lieu à un autre, cela crée un déséquilibre en matière d’accès aux soins. Assurer une facturation équitable pour tous les patients et rembourser les patients qui se sont vu injustement facturer des services permet de veiller à une juste prestation des soins.
Ressources à ce sujet
L’Ombudsman des patients a formulé sept recommandations destinées à l’hôpital en se fondant sur les conclusions de l’enquête. Ces recommandations visaient à s’assurer que la quote-part pour les soins aux malades chroniques était facturée de façon équitable et conformément aux lois et politiques provinciales et que la communication était claire et transparente. Une seule recommandation a été adressée à l’organisme de Services de soutien à domicile et en milieu communautaire pour s’assurer que la désignation de « patient en situation de crise » était surveillée et appliquée équitablement, conformément aux réglementations.
Consulter le document comportant les recommandationsL’Ombudsman des patients a enquêté sur une plainte selon laquelle on avait injustement imputé au patient la quote-part pour les soins aux malades chroniques. La quote-part peut être facturée aux patients qui sont considérés comme étant plus ou moins résidents permanents de l’hôpital en attendant un placement dans un service de soins continus complexes ou dans un foyer de soins de longue durée. Dans ce cas, le personnel de l’hôpital a réalisé l’évaluation du patient pour les soins de longue durée et suggéré au patient de faire une demande de programme d’aide à la vie autonome en milieu communautaire à court terme en attendant son placement. La famille a été informée que le patient serait placé sur la liste d’attente des personnes en situation de crise s’il participait au programme d’aide à la vie autonome, ce qui réduirait probablement le délai d’attente pour une place en service de soins de longue durée. L’hôpital a imputé la quote-part au patient même si les programmes d’aide à la vie autonome à court terme sont des placements en milieu communautaire. Les lignes directrices du ministère de la Santé ne considèrent pas que les placements en milieu communautaire répondent aux exigences de facturation de la quote-part pour les soins aux malades chroniques.
Une liste complète des recommandations est disponible sur le site Web de l’Ombudsman des patients à : Résumé de l’enquête : Quote-part pour les soins aux malades chroniques.
Représailles et accès aux soins
L’Ombudsman des patients a reçu une plainte d’un patient indiquant que le processus de relations avec les patients d’un hôpital avait mis en péril sa relation avec le médecin spécialiste, y mettant fin.
Enquêtes
Représailles et accès aux soins
Pourquoi c’est important?
Les patients devraient pouvoir formuler des plaintes concernant leurs soins sans crainte de perdre leur accès aux soins. Les plaintes permettent de tirer des leçons et d’améliorer le système de santé, et sont un moyen de s’assurer que personne d’autre ne vivra la même expérience négative.
Ressources à ce sujet
À l’issue de l’enquête, quatre recommandations d’amélioration des politiques et pratiques relatives aux relations avec les patients de l’hôpital ont été formulées, y compris l’ajout dans les politiques d’un énoncé explicite indiquant que les patients et les aidants devraient pouvoir se plaindre du personnel et des médecins de l’hôpital sans crainte de représailles. Les recommandations précisaient également que l’hôpital était tenu de s’assurer que les médecins sont informés des attentes de l’hôpital et d’envisager des stratégies pour éliminer les obstacles d’accès aux soins hospitaliers qui peuvent découler des règles de pratique communautaire des médecins.
Consulter le document comportant les recommandationsL’Ombudsman des patients a reçu une plainte d’un patient indiquant que le processus de relations avec les patients d’un hôpital avait mis en péril sa relation avec le médecin spécialiste, y mettant fin. Le patient a déclaré qu’il ne pouvait à présent plus avoir accès aux soins externes prodigués par le spécialiste à l’hôpital.
Une liste complète des recommandations est disponible sur le site Web de l’Ombudsman des patients à : Résumé de l’enquête : Représailles et accès aux soins.
Mise à jour sur les enquêtes menées de son propre chef par l’Ombudsman des patients
En juin 2020, l’Ombudsman des patients a lancé une enquête systémique sur l’expérience des résidents et des aidants dans certains foyers de soins de longue durée confrontés à une épidémie de COVID-19 lors de la première vague de la pandémie. Un des foyers de soins de longue durée concernés a contesté l’autorité de l’Ombudsman des patients à mener une enquête de son propre chef étant donné que les répercussions de la pandémie sur les soins de longue durée étaient déjà examinées dans le cadre d’autres procédures. En novembre 2022, la Cour divisionnaire a statué en faveur du foyer.
L’Ombudsman des patients craint que la décision de la Cour divisionnaire crée des obstacles considérables pour son travail d’enquête lorsque celles-ci sont menées de son propre chef. Par conséquent, l’Ombudsman des patients a décidé d’interjeter appel de la décision, tout en cherchant à faire modifier la Loi de 2010 sur l’excellence des soins pour tous de sorte à clarifier le rôle du bureau.
Le bureau revoit actuellement les méthodes de communication des précieuses conclusions de notre travail dans le cadre des plaintes sur les soins de longue durée liées à la COVID-19.
Problèmes mis en lumière
Leçons que nous pouvons en tirer
L’Ombudsman des patients étudie les plaintes que son bureau reçoit pour repérer les problèmes émergents. Les témoignages « mis en lumière » illustrent le type de plainte que nous recevons, la façon dont nous les résolvons et les possibilités d’amélioration de l’expérience des patients et des aidants que les organismes du secteur de la santé peuvent rechercher.


